L’activité physique a beaucoup d’avantages sur notre corps et notre cerveau. Il semble en effet qu’il permette de mieux métaboliser le glucose qui est nécessaire pour le fonctionnement du cerveau, des neurones et du système vasculaire et peut donc atténuer la présence de la maladie d’Alzheimer et la maladie de Parkinson. Attention, le glucose se trouve partout, mais il est vraiment préférable d’éviter les produits industriels tel que les pâtisseries, et autres … Mieux vaut par exemple, fruits, de miel et des féculents complets.
Nuage
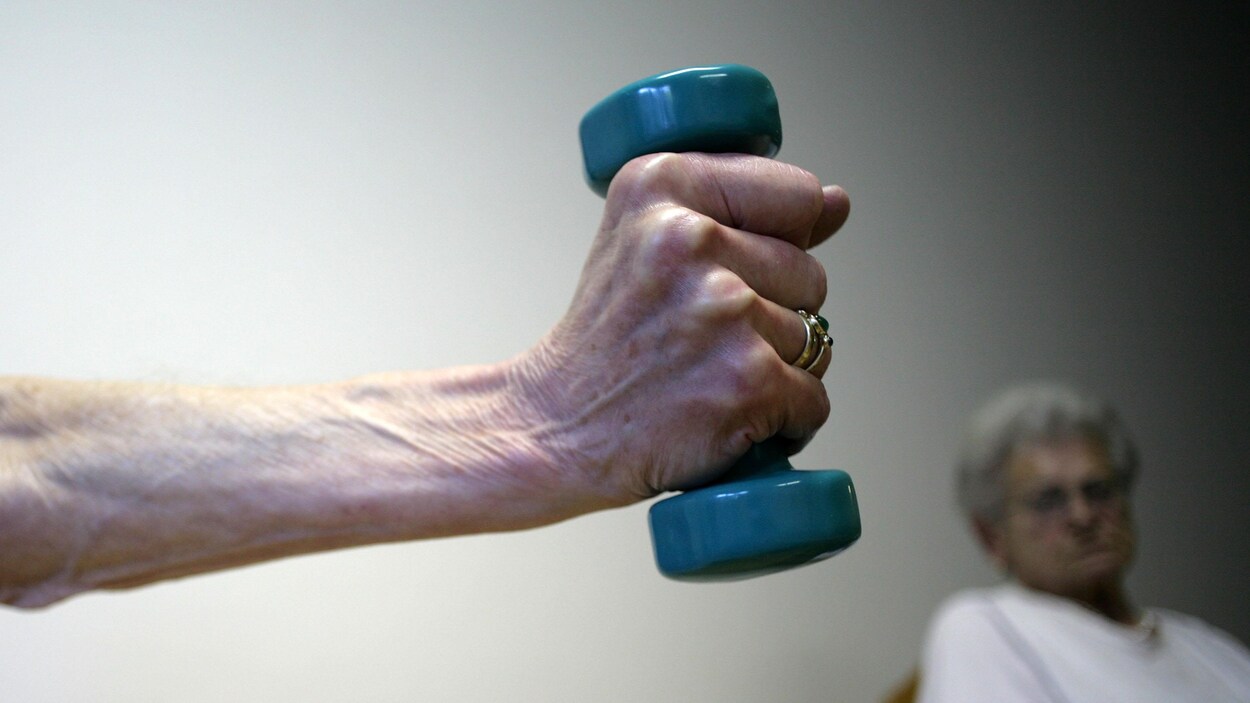
L’activité physique combattrait la maladie d’Alzheimer
Selon de nouvelles études, l’activité physique serait efficace pour se prémunir contre la maladie d’Alzheimer.
PHOTO : GETTY IMAGES / JOHANNES SIMON
La Presse canadienne
Trois nouvelles études réalisées par un chercheur américain qui s’intéresse à la question de longue date fournissent de nouvelles indications sur le fait que l’activité physique serait en mesure de combattre la maladie d’Alzheimer.
Ces études ont été présentées par Ozioma Okonkwo, de l’Université du Wisconsin, lors du récent congrès annuel de l’American Psychology Association.
La première étude semble démontrer que le cerveau de gens physiquement actifs utilise le glucose plus efficacement que celui de personnes sédentaires. Le glucose est essentiellement le carburant du cerveau, et sa consommation est un bon indicateur indirect de l’activité de différentes régions cérébrales.
Le Dr Okonkwo a recruté 23 sujets sédentaires à risque élevé de souffrir de la maladie d’Alzheimer. Onze d’entre eux ont été soumis à un programme d’entraînement de six mois pour améliorer leur santé aérobique, et les autres ont servi de contrôle. Au bout de six mois, les membres du premier groupe métabolisaient plus efficacement le glucose que les autres, et leur performance lors de tests de fonction cognitive était meilleure.
C’est quand même intéressant, parce qu’une utilisation accrue du glucose, ça voudrait dire que les neurones sont en meilleure santé ou bien que l’apport de glucose par le système vasculaire est meilleur, a commenté le professeur Louis-Éric Trudeau, du Département de pharmacologie et physiologie de l’Université de Montréal.Il peut y avoir beaucoup d’effets positifs de l’exercice, soit directement sur les neurones ou sur le système vasculaire.
La deuxième étude présentée par le Dr Okonkwo et ses collègues arrive au constat que les gens ayant une bonne santé aérobique présentaient moins de biomarqueurs pour la maladie d’Alzheimer que les autres. Enfin, la dernière étude témoigne d’une apparente meilleure santé des neurones chez les sujets en bonne santé aérobique.
Le professeur Okonkwo multiplie les études qui approfondissent l’effet protecteur de l’activité physique contre des maladies neurodégénératives comme l’alzheimer.
L’ensemble de son oeuvre porte à penser que l’activité physique a un effet important sur les procédés biologiques responsables de l’Alzheimer et qu’ils sont même en mesure de contrer – ou à tout le moins d’atténuer – des facteurs de risque aussi puissants que la génétique et le vieillissement.
On le voit dans plusieurs maladies neurodégénératives : l’activité physique semble avoir un effet protecteur, ralentir la progression de la maladie d’Alzheimer, mais aussi de la maladie de Parkinson, et c’est donc une raison de plus pour nous motiver à changer notre mode de vie. Le professeur Louis-Éric Trudeau, du Département de pharmacologie et physiologie de l’Université de Montréal.
Pour les médicaments, il y a toujours un effet thérapeutique voulu, puis il y a des effets secondaires qui sont le prix à payer pour pouvoir utiliser les médicaments. Pour ce qui est d’une activité physique régulière, il n’y a à peu près pas de désavantages, et il y a des avantages qu’on peut voir dans le cas de plusieurs maladies, explique le professeur Trudeau.
Et même si la médecine ne comprend pas encore exactement
comment l’activité physique régulière réussit à améliorer autant de choses dans notre physiologie, globalement, il est clair que ça fonctionne : plusieurs types de protocoles de mise en forme aident les gens à progresser sur le plan cognitif.